Los problemas de María Feliciano Pagán para acceder al medicamento Januvia, que utiliza para su condición de diabetes, comenzaron en el pasado mes de enero cuando se acogió al retiro y empezó a utilizar el plan médico Tricare, el cual tiene acceso debido a que su esposo es veterano.

Foto por Juan Costa
María Feliciano, paciente diabética, ha enfrentado barreras para conseguir la dosis de su medicamento.
Tricare utiliza de PBM o intermediario a la compañía Express Scripts, entidad que también manejaba el programa de beneficios de farmacia del plan médico anterior de María, Triple-S. A pesar de esto, Express Scripts le solicitó una justificación médica para la aprobación del medicamento que ha utilizado por los pasados 10 años. El médico emitió la justificación médica, pero un mes después Express Scripts denegó el medicamento aduciendo que no le habían probado que ella no podía utilizar otros medicamentos como Metformin o Sulfonylurea. Contrario al argumento del PBM, Feliciano Pagán, aseguró que el médico había alertado sobre los efectos secundarios que había sufrido en el pasado con el uso de Metformin.
Los cuestionamientos sobre las ejecutorias de los Administradores de Beneficios de Farmacia (PBM, por sus siglas en inglés) que operan en Puerto Rico no solo vienen de los pacientes. Organizaciones como COOPHARMA y la Asociación de Farmacias de Comunidad reclaman que se les apliquen mayores regulaciones, tal y como ocurre en otras jurisdicciones de Estados Unidos.
Los PBMs han adquirido relevancia dentro del sistema de salud de Puerto Rico desde la implantación de la Reforma de Salud en 1996. Este tipo de entidades son contratadas como intermediarios por las compañías de seguros o por los patronos para que manejen la cubierta de farmacia de sus beneficiarios. Su rol abarca no solo el diseño y selección de la red de proveedores de medicamentos, sino que también tienen injerencia en la forma de compensación a las farmacias y la negociación de descuentos con las farmacéuticas.
Actualmente, en Puerto Rico existen ocho PBMs registrados en el Departamento de Estado, entre los que se incluyen las empresas locales Abarca Health, PharmPix y MC-21, esta última contratada por el Plan de Salud Gubernamental (PSG), que cubre a 1.6 millones de personas, aunque también tiene a cargo otras cubiertas privadas como la de Constellation Health.
PBMs en Puerto Rico
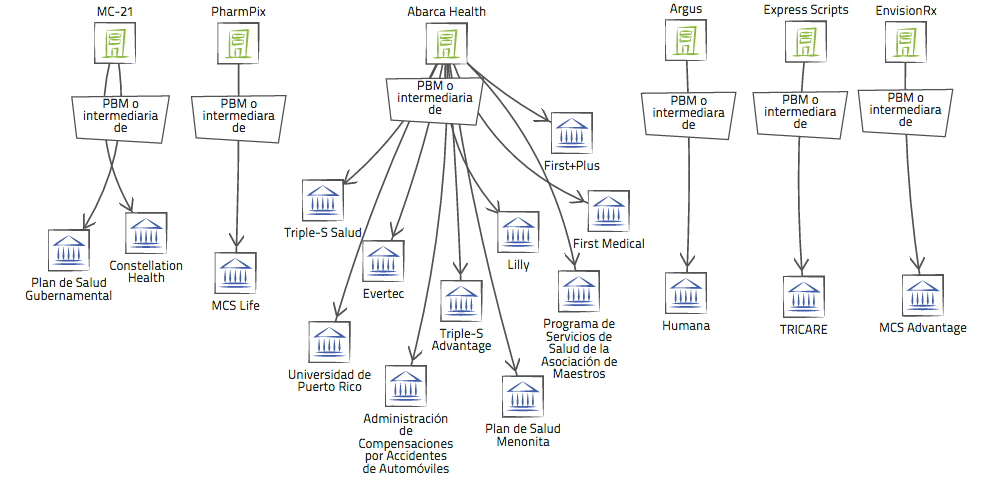
Infografía por Laura Moscoso
Pulse en la imagen para verla en pantalla completa
De acuerdo a la presidenta del PBM MC-21, Rosa Hernández, “lo que se asegura el PBM es primero que todo proveer los canales para que se dé esa dispensación de los medicamentos en las farmacias; pero eso es uno de los servicios, quizás el más que se ve. Además de ese servicio, entran lógicamente todos los servicios clínicos que son los más importantes al final”.
Según Hernández los servicios clínicos implican una recopilación de las guías establecidas por asociaciones médicas de Estados Unidos en torno al uso de los medicamentos, la que remiten a los comités de farmacia y terapéutica de los planes médicos para que establezcan sus protocolos, que luego son implementados por el PBM. También el PBM se encarga de establecer alertas en sus sistemas sobre asuntos como dosis máxima, interacción de medicamentos, fraude y abuso, y medicamentos duplicados, y se supone que sigan los estándares de Medi-Span y First Databank.
Pero el panorama que presenta Hernández contrasta con la pantalla de la computadora de un recetario de una farmacia de comunidad visitada por el Centro de Periodismo Investigativo (CPI). Allí se constataron varios casos de denegaciones de medicamentos a pacientes por parte del PBM. Incluso un caso de un paciente que padecía de cáncer y que desde hace tiempo utilizaba el fármaco que ahora le era denegado. Para tratar de contrarrestar esta situación, en dicha farmacia hay una empleada que se dedica exclusivamente a pedir reconsideraciones a los PBMs para que aprueben los medicamentos de sus clientes.
El presidente del plan privado Constellation Health, Iván Colón, manifestó en entrevista aparte que si no se controla la dispensación de medicamentos que prescriben los médicos, de todas formas los pacientes terminarían pagando más mediante alzas en las primas de seguro.
“Si tu aprietas al PBM o al plan, esto explota más abajo del camino”, planteó Colón unas semanas antes de que la Oficina de la Comisionada de Seguros (OCS) intentara nuevamente que el Tribunal avalara la liquidación de dicho plan médico por alegada falta de liquidez. Sin embargo, el juez Pedro Polanco Bezares del Tribunal de San Juan dejó sin efecto dicho mandato de liquidación y ordenó que se le descongelaran las cuentas bancarias y se le restituyera la plantilla de empleados a la compañía de seguros.
Tras la batalla judicial, en la que Constellation Health recibió el apoyo de distintos proveedores, Colón manifestó a NotiCel que “esto lo que denota es que las entidades que prestan servicios de salud, quieren expresarse con relación a una situación que es el control concentrado -para no decir monopolio- que se ha desarrollado en la industria, los pagadores se han convertido en los que determinan cómo, cuándo y de qué forma se prestan los servicios de salud”.
“Se está dando un efecto de racionamiento indirecto de los servicios al tú limitarle al médico o al paciente a que tenga acceso a sus necesidades. Siendo yo una aseguradora te puedo decir que sí, que la salud en Puerto Rico, no solo con el Medicare, está siendo el rehén de las aseguradoras. Tenemos que ser costo efectivos, claro, pero tenemos que tener diálogo con los proveedores, tenemos que abrirnos a discutir las cosas por el bien de los pacientes. Hablar de manejo clínico, de lo que le conviene al paciente, hablar de cómo hacerlo de manera costo efectivo… Si tú tienes que el 90% del mercado lo controlan solo tres entidades, y ellos pueden imponer las reglas que sean, ¿qué alternativa tiene el médico? ¿Qué alternativa tiene el hospital? Tienen que aceptarlo”, agregó.
Durante la conversación con el CPI, Colón expuso que en el caso de la cubierta de medicamentos las compañías de seguros contratan al PBM que le produzca mayores ahorros según los parámetros que las aseguradoras determinan. Como parte de ese análisis los planes médicos toman en cuenta las negociaciones de compensación que ha llevado a cabo el PBM con su red de proveedores de farmacia.
Tres dueños de farmacias de comunidad entrevistados por el CPI y que solicitaron que se protegiera su identidad, denunciaron que la falta de controles a los PBMs que operan en la Isla no solo ha permitido que estos intermediarios estrangulen sus finanzas con cuestionables fórmulas de compensación como lo es el “Máximo Costo Permitido” (MAC, por sus siglas en inglés), sino que los pacientes sufren de constantes denegaciones de medicamentos que ponen en riesgo su salud.
El MAC es una fórmula que se aplica a los medicamentos bioequivalentes y a los medicamentos de marca que ya cuentan con versiones genéricas en el mercado. Los dueños de farmacias de comunidad plantean que no existe una fórmula estándar entre los PBMs para calcular el MAC y que el por ciento aplicado a los medicamentos no es divulgado.
La presidenta de la Asociación de Farmacias de Comunidad, Idalia Bonilla, señaló que el problema con el MAC es “que no sabemos de dónde los obtienen”, haciendo alusión a la arbitrariedad de los PBMs. “Nosotros tenemos que tener una información transparente porque si yo te voy a reclamar un precio, yo tengo que saber contra qué información yo me estoy dejando llevar”, añadió.
Aparte del problema con las fórmulas de compensación y las dilaciones de hasta seis meses para ajustar los precios cuando se experimentan alzas en los fármacos, Bonilla destacó que también afrontan retos administrativos para conseguir las autorizaciones de los PBMs para el despacho de ciertos medicamentos. En ese proceso, tienen que enviar las facturas por la compra del medicamento y las certificaciones médicas que justifican el uso de ese fármaco.
No obstante, Hernández, indicó que el precio de los medicamentos genéricos depende del manufacturero y es algo que cambia constantemente.
Abordada sobre las razones para no divulgar la fórmula de compensación del MAC, Rosa Hernández de MC-21 manifestó: “porque nosotros no tenemos una fórmula en particular. Cada farmacia compra al precio que quiere; no hay una fórmula secreta”.
Hernández planteó que en el caso de MC-21, se establecen los precios de los medicamentos genéricos en base a los costos de adquisición de los fármacos en Puerto Rico y la información publicada por Medi-Span y First Databank. Resaltó que de haber diferencias con el precio que finalmente establecen, existe un proceso de apelación.
Los dueños de farmacias expresaron que el problema con estas fórmulas de compensación es que los PBMs no les pagan a las farmacias los costos reales de los medicamentos, aunque sí se lo facturan a sus clientes, los planes médicos o patronos, quedándose con una ganancia conocida como el “spread”.
Hernández sostuvo que el “spread” es una movida recurrente en Estados Unidos, pero alegó que no tiene cabida en Puerto Rico porque “es un mercado pequeño y la competencia misma obliga… Lo que nosotros le reembolsamos a la farmacia es exactamente lo que nuestros clientes/aseguradoras ponen en una cuenta; que ni siquiera vemos el dinero”.
La ejecutiva se negó a informar a cuánto ascendieron las ganancias que obtuvo MC-21 en el 2015.
Por otra parte, los dueños de farmacias alegan que se les ofrecen contratos cada vez más leoninos con la fórmula de “Promedio del Precio al Por Mayor” (AWP, por sus siglas en inglés), que aplica a los medicamentos de marca, lo que termina absorbiendo su margen de ganancia, dado que las droguerías han ido reduciendo los descuentos.
Hernández aceptó que dependiendo de la manera en que las farmacias compran los medicamentos a las droguerías, las fórmulas de compensación del MAC y la AWP tienen su impacto en las finanzas de estos comercios al detal.
Opinó que a pesar de esto “no hay necesariamente un problema de cierre de farmacias, porque estén en quiebra, porque haya un precio para los productos genéricos que los ahogue”.
De otro lado, Hernández, afirmó que los PBMs son intermediarios que siguen instrucciones de sus clientes, los planes médicos, sobre aspectos como la predilección del uso de medicamentos genéricos o la puesta en vigor de los cambios en el Formulario de Medicamentos que realiza el Comité de Farmacias y Terapéutica de cada plan médico, entre otros.
El Formulario de Medicamentos es la referencia con la cual se negocian los descuentos con las farmacéuticas, los cuales Hernández aseveró se remiten en su totalidad a las aseguradoras. Según Iván Colón, la cuantía de los “rebates” depende de la posición que tiene el fármaco dentro del Formulario de Medicamentos y se utilizan para financiar las cubiertas.
Asimismo, Hernández alegó que en menos de un 5% de las recetas que procesan en MC-21, el paciente afronta problemas de acceso a medicamentos. Algunas de las razones para denegación de medicamentos estriban en que el fármaco no forma parte de la cubierta a la que se acogió el patrono, por asuntos de seguridad (dosis no es la correcta o el medicamento contraindicado puede causar riesgos a la salud del paciente) y terapias duplicadas.
En esa línea, Iván Colón indicó que la misma situación económica que se vive en el país donde hay menos personas con un plan médico y los patronos han hecho reducciones en las cubiertas de sus empleados, las compañías de seguros se ven obligadas a buscar maneras de conseguir ahorros, ya sea mediante reducciones de red de proveedores, en la manera de compensación a los proveedores, limitando y denegando pagos, entre otros.
“Todo el mundo está viendo ‘cómo sobrevivo’”, sentenció Colón.
Oficina del Procurador del Paciente no sabe cuántas querellas se convierten en multas

Foto por Juan Costa
Javier Parga
Diariamente los ciudadanos en Puerto Rico afrontan trabas en el acceso a medicamentos por razones puramente económicas que ponen en riesgo su salud.
Los responsables de esta problemática lo son el plan médico, el administrador de beneficios de farmacia (PBM) o incluso los proveedores de farmacia. Pero a veces los mismos pacientes no tienen idea de dónde exactamente está el problema, porque ni siquiera conocen cómo funciona el complejo sistema de salud.
El subprocurador del Paciente, Javier Parga, admitió que ante la Oficina del Procurador del Paciente (OPP) “usualmente la querella que más manejamos es la querella relacionada a pobre acceso o dificultad de acceso a medicamentos. Eso puede variar desde un medicamento denegado hasta la expectativa de un paciente de que quería el medicamento de marca y el que le aparece cubierto por el plan es bioequivalente”. Otra de las razones para las querellas es el cambio de medicamentos debido a modificaciones en el Formulario de Medicamentos que las farmacias se lo achacan a los PBMs, y los PBMs afirman que solo implementan los cambios que hacen los planes médicos. También existen quejas por limitaciones de red de proveedores.
Solamente en el 2015, en la OPP se recibieron 1,989 querellas por el problema de acceso a medicamentos, lo que equivaldría el 72 por ciento de las quejas que recibieron en ese año. El pico de querellas se registró tras los cambios en el manejo de las regiones de Mi Salud que fue efectuado por la Administración de Seguros de Salud (ASES) en abril de 2015. Al momento, la OPP no pudo precisar cuántas de estas querellas culminaron con la imposición de una multa.
Sin embargo, ante la falta de jurisdicción de la OPP para atender quejas de pacientes con cubierta privada, la agencia sostuvo que su única intervención es referir los casos a cada compañía de seguros para que atiendan internamente la situación.
ASES reconoce que no fiscaliza a los PBM

Archivo CPI
Ricardo Rivera
El director de la Administración de Seguros de Salud (ASES), Ricardo Rivera Cardona, aseveró que hasta la fecha no han emitido multas en contra de PBMs. Sostuvo que ASES tiene control de la fórmula de compensación de las farmacias, el diseño de formulario de medicamentos donde se da prioridad al uso de bioequivalentes, y en promover que las recetas sean mayormente despachadas por las farmacias de comunidad. Mi Salud utiliza a MC-21 para el manejo de las reclamaciones dentro de su red de proveedores. Mientras usa la plataforma de Abarca Health para la negociación de los “rebates” y para la reconciliación de la data provista por MC-21 y las manufactureras. La agencia estatal no realiza auditorías internas para validar la data provista por MC-21 y Abarca Health. Únicamente le solicita a los planes médicos las auditorías externas que hacen sobre los PBMs y toman en cuenta las auditorías que hace la Oficina del Contralor.
Coge vida el proyecto de ley para regular a los PBM
Del escritorio del presidente de la Comisión de Salud y Nutrición del Senado, José Luis Dalmau, salió y finalmente fue aprobado esta semana el el Proyecto del Senado 1372, que busca establecer mayores regulaciones a los PBMs. Rosa Hernández y el presidente de MMM y PMC, Orlando González Rivera, lo consideran innecesario.

Archivo CPI
El senador José Luis Dalmau
Pero varios sectores agrupados en la Alianza por Acceso a Medicamentos intensificaron su cabildeo en el Senado para lograr la aprobación de la legislación, que ahora pasa a la Cámara de Representantes.
“Aquí no hay tiempo para negociaciones. Yo creo que esto es una situación que se tiene que atender de emergencia, porque mientras ellos están negociando (la aprobación de la medida) hay unos pacientes que están necesitando unos medicamentos que no están teniendo accesibles”, puntualizó la paciente Marta Cruz Cruz, quien ha tenido dificultades para que MC-21, el PBM de Mi Salud, le proveyera a su hijo de 12 años los medicamentos para su condición mental.
Tras haber enfrentado barreras para conseguir su dosis de Januvia para la diabetes, la paciente María Feliciano Pagán recalcó que los legisladores deben velar para que la salud de los ciudadanos vaya por encima de cualquier interés económico.




Demas esta escribir que ni los planes medicos, ni las farmaceuticas, ni los que controlan este monopolio, pierden porque de eso es lo que estos viven…me van siguiendo? Y estos medicamentos son extremadamente CARISIMOS para que un plan medico los pague – I mean,,,it’s RIDICULOUS!!
A los consumidores de salud (los pacientes y miembros de un plan medico) les exhorto a que tomen ventaja de los programas de bienestar de salud (wellness programs) que les da su plan medico; que sean mas atrevidos en educarse en esto de los “premiums” de las aseguradoras; que se hagan de un “Health Savings Accounts,” estas cuentas que le ofrecen el empleador para que guardes dinero para gastos medicos, etc. Que traten de hacer un poco mas de ejercicio – aunque sea 10 minutos al dia – todos los dias – y comer mas frutos de la tierra y MUCHA AGUA. Tratemos de ser mas luchadores – nosotros los pacientes – porque a la larga quienes se fastidian aqui somos nosotros mismos!
Piensen esto – para un plan medico – una persona saludable – es una bendicion – no les cuesta nada al plan; obviamente, porque es un ser saludable. Sin embargo, el paciente con achaques, diabetes, cancer, etc. a la larga ellos lo ven como una “carga” para el plan medico. Esto es injusto – pero, el paciente diabetico, o con alta presion – puede mejorar grandemente cuando este toma su problema en serio y decide hacer mas proactivo con su calidad y estilo de vida….
Obviamente, existen casos que si tienen que depender de un medicamento – quiza para seguir vivos – sin embargo, hay tanto sobreuso de medicamentos que por eso esta pasando lo que esta pasando.
Les paso estos recursos para que lean mas sobre esto y se ayuden a eliminar medicamentos de sus vidas….sin miedo usted, querido paciente y consumidor de plan medico…usted puede:
1. Eleccion y uso de un plan medico
http://www.ahrq.gov/patients-consumers/care-planning/plans/choose-esp/spchoos1.html
2. Uso extraoficial de medicamentos
http://espanol.consumerreports.org/content/dam/CRE/pdf/extraoficial.pdf
3. Salud en la Web: Como encontrar informacion confiable
http://es.familydoctor.org/familydoctor/es/healthcare-management/self-care/health-information-on-the-web-finding-reliable-information.printerview.all.html
4. Cuidese de los tratamientos de salud fraudulentos
https://www.nia.nih.gov/espanol/publicaciones/cuidese-tratamientos-salud-fraudulentos
5. Lo que usted puede hacer para mantener su salud
http://es.familydoctor.org/familydoctor/es/prevention-wellness/staying-healthy/healthy-living/what-you-can-do-to-maintain-your-health.printerview.all.html
Maria Ibarra, MPH
Educadora Bienestar y Promocion de la Salud